Elektrokardiograficzne (EKG)
Nawet w 19 wieku, naukowcy badający anatomiczne i fizjologiczne cechy zwierząt i ludzkiego serca, doszedł do wniosku, że to ciało jest mięsień, który jest w stanie wygenerować i prowadzenia impulsów elektrycznych. Ludzkie serce składa się z dwóch przedsionków i dwóch komór. Prawidłowego przebiegu ich sygnały elektryczne powoduje dobrą mięśnia sercowego (mięśnia sercowego) i zapewnia odpowiednie kawałki rytm.
Na początku impulsu występuje w komórkach zatokowo-przedsionkowego (węzłów), położony na granicy prawego przedsionka i do żyły głównej dolnej. Następnie stosuje przedsionków przedsionkowo-komorowego węzeł osiągnięciu (znajduje się pomiędzy prawym przedsionkiem a komorą), nie występuje niewielkie opóźnienie impulsu, a następnie przechodzi przez wiązkę His grubości przegrody międzykomorowej i jest rozprowadzany przez włókna Purkinjego w ścianek obu komór. Jest to ścieżka elektrycznego układu przewodzącego sygnał z prawego serca i zapewnia pełną bicie serca, jak to ma miejsce na impuls skurczu komórek mięśniowych.

Układ przewodzący serca
Nieco później, naukowcy byli w stanie stworzyć urządzenie, które pozwala na przechwytywanie i czytać procesy aktywności elektrycznej serca przy zastosowaniu elektrody do klatki piersiowej. Ogromną rolę tutaj należy do Willem Eythovenu, holenderski naukowiec, który skonstruował pierwszy aparat do EKG i wykazało, że u pacjentów z różnymi chorobami serca zmieniać parametrów elektrofizjologicznych serca w procesie zapisu elektrokardiogramu (1903). Więc, co jest EKG?
EKG - ta metoda instrumentalna bada aktywność elektrofizjologiczne serca w oparciu o nagrania i graficznego przedstawienia różnicy potencjałów, który występuje w procesie skurczu mięśnia sercowego w celu zdiagnozowania choroby serca.
EKG wykonywane poprzez elektrody na przedniej ścianie skrzyni w rzucie sercu i kończynach, a następnie bardzo EKG urządzenia zarejestrowane potencjałów elektrycznych serca i wyświetlane w graficznym krzywej na monitorze komputera lub papier termiczny (przy użyciu rejestratora tuszu). Impulsy elektryczne wytwarzane przez serce i rozprzestrzeniają się po całym organizmie, więc dla ułatwienia czytania uprowadzenie zostały opracowane - systemy, które pozwalają nagrać potencjalnych różnic w różnych częściach serca. Istnieją trzy standardowe przewody - 1, 11, 111- trzy wzmocnione odsunięcie - AVL AVR, aVF- sześć przewodów klatki piersiowej i - w co V1 V6. Wszystkich dwunastu odprowadzeń EKG wyświetlane na filmie i pozwalają w każdym uprowadzeniu zobaczyć prace tego lub innego obszaru serca.
W nowoczesnej metody electrocardiography jest bardzo rozpowszechnione ze względu na ich dostępność, łatwość obsługi, niski koszt i brak inwazyjności (naruszenie integralności tkanki organizmu). EKG pozwala zdiagnozować wiele chorób. - Ostre patologii naczyń wieńcowych (zawał serca), nadciśnienie, zaburzenia rytmu serca i przewodzenia, etc., a także w celu oceny skuteczności leczenia chirurgicznego lub choroby serca.
Istnieją następujące sposoby EKG:
- Holter (codziennie) monitorowanie EKG - Pacjent ustawić przenośną małe urządzenie na jego klatce piersiowej, który wychwytuje najmniejsze odchylenia w aktywności serca w ciągu dnia. Metoda ta jest dobra, ponieważ pozwala obserwować pracę serca w normalnym gospodarstwie domowym pacjenta i przez dłuższy czas niż przy usuwaniu prostych EKG. Wspomaga rejestrację zakłóceń rytmu serca, zawału mięśnia sercowego nie jest identyfikowany z jednym EKG.
- EKG przy obciążeniu - stosować leki (używając farmakologichsekih narkotyki), lub do ćwiczeń (bieżnia - test, ergometrze rowerowa) - jak i elektrycznej stymulacji serca po podaniu przez czujnik przełyku (CHPEFI - przezprzełykowej elektrofizjologiczne badania). Aby zdiagnozować wczesne stadia choroby niedokrwiennej serca, gdy pacjent skarży się na ból w sercu podczas wysiłku, a EKG w spoczynku nie wykrywa zmiany.
- przezprzełykowej EKG - co do zasady, jest przeprowadzane przed CHPEFI, jak również w przypadkach, gdy EKG przez przednią ścianę klatki piersiowej jest uninformative i nie pomaga lekarzowi ustalić prawdziwą naturę zaburzeń rytmu serca.
Wskazania do EKG
Co trzeba przeprowadzić EKG? EKG można zdiagnozować wiele chorób sercowych. Wskazania do EKG są:
1. Regularna kontrola dzieci, młodzieży, kobiet w ciąży, personelu wojskowego, kierowców, sportowców, osoby starsze niż 40 lat, pacjenci przed operacją, u pacjentów z innymi chorobami (cukrzyca, choroby tarczycy, choroby płuc, choroby układu pokarmowego, etc.);
2. Diagnoza chorób:
- tętnicze gipertoniya-
- Choroba wieńcowa serca (CHD), w tym ostrego, podostrej mięśnia sercowego, zawał mięśnia kardioskleroz-
- hormonalnego, hiperlipidemii, alkohol - toksyczny kardiomiopatii-
- przewlekłe serce nedostatochnost-
- choroby serca
- zaburzenia rytmu serca i zespół przewodzenia -VPV, migotanie przedsionków, arytmia, tachykardia - bradykardia, blok i zatokowo-, pęczka gałęzi i innych.
- zapalenie osierdzia
3. Kontrola po leczeniu tych chorób (chirurgii serca lub leków)
Przeciwwskazania do EKG
Przeciwwskazania do standardu nie elektrokardiografii. Jednakże procedura może być trudne u pacjentów ze skomplikowanymi urazami klatki piersiowej, z wysokim stopniem otyłości, z silnym owłosienia klatki piersiowej (elektrody po prostu nie zmieści dopasowuje się do skóry). Również znacznie zniekształcić dane EKG może być obecność rozrusznika serca pacjenta.
Istnieją przeciwwskazania dla obciążenia ECG: ostrej fazy zawału serca, ostra choroba zakaźna, pogorszenie nadciśnienie tętnicze, choroby naczyń wieńcowych serca, niewydolności serca, arytmii złożone podejrzewa wiązki tętniak aorty, dekompensacji (rozkład przepływu) inne narządy i układy chorób - pokarmowego, układu oddechowego, układu moczowego. Dla przezprzełykowej EKG są przeciwwskazane przełyku choroby - nowotwory, zwężenia, uchyłki, etc ...
Przygotowanie do badania
Specjalny preparat pacjenta niosącego EKG nie potrzebuje. Nie ma żadnych ograniczeń w normalnym gospodarstwie domowym, biorąc żywności lub wody. Nie zaleca się zastosowanie procedury kawy, alkoholu, lub duże ilości papierosów, jak wpłynie to na pracę serca w czasie badania, a wyniki mogą być mylnie interpretowane.
Jak jest EKG?
EKG mogą być wykonywane w szpitalu lub w klinice. Szpital przeprowadził badanie u pacjentów dostarczonych pożarna karetka z objawów sercowych lub pacjentów już hospitalizowanych w szpitalu dowolnego typu (terapeutycznych, chirurgicznych, neurologicznych, etc.). W klinice wykonano elektrokardiogram jako rutynowego badania, a pacjenci, których stan zdrowia nie wymaga natychmiastowej hospitalizacji.

Prowadzenie EKG
Pacjent przychodzi w wyznaczonym czasie w badaniu diagnostycznego EKG, leży na kanapie w spinu- pielęgniarki pociera jego piersi, nadgarstki i kostki gąbką zwilżoną wodą (dla lepszej przewodności) i nakłada elektrod - jeden „clothespin” na nadgarstkach i stopach i sześć „frajerów „na piersi w sercu projekcji. Wynalazek obejmuje także urządzenie odczytuje się aktywność elektryczną serca, a wynik jest rejestrowany w postaci graficznej krzywej cieplnych filmu przy użyciu rejestratora atramentu bezpośrednio lub przechowywano w Physician komputera. Wszystko Badanie trwa około 5 - 10 minut, nie powodując żadnego dyskomfortu dla pacjenta.
Następnie analiza EKG lekarz diagnozy funkcjonalnej, wówczas wniosek zostanie przekazany do pacjenta lub przekazywane bezpośrednio do gabinetu lekarza. Jeżeli EKG nie wykazały istotnych zmian, które wymagają obserwacji w szpitalu, pacjent może wrócić do domu.
rozszyfrowanie EKG
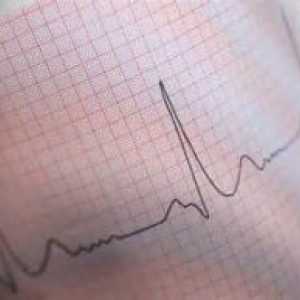
Teraz bliżej przyjrzeć się analizie EKG. Każdy kompleks składa się z normalnych zębów elektrokardiograficznym P, Q, R, S, T i segmenty - PQ i ST. Zęby mogą być dodatnia (w górę) i ujemny (skierowany ku dołowi) segmenty powyżej i poniżej konturu.

Pacjent będzie widać następujące wskaźniki w zapisie EKG:
1. źródło wzbudzenia. Podczas normalnej pracy serca źródło jest w węźle zatokowym, czyli rytmu zatokowego. Objawy jego obecności pozytywne fale P w 11 porwania przed każdym kompleksie komory tego samego kształtu. Nesinusovy rytm charakteryzuje ujemnym P fali i pojawia się zatokowo-bloku, zaburzenia rytmu serca, migotanie przedsionków, trzepotanie przedsionków, migotanie przedsionków oraz migotanie komór.
2. Poprawność (regularność) rytmu. Określa się ją wtedy, gdy odległość R pomiędzy zębami kilku zespołów różni się o nie więcej niż 10%. Jeżeli zaburzenia rytmu, a także wskazują na występowanie arytmii. Zatok, ale występuje nieprawidłowy rytm zatokowy z arytmii (drogi) i rytmu zatokowego prawej bradi- zatok i częstoskurczu.
3. HR - częstość akcji serca. Zwykle 60 - 80 uderzeń na minutę. Stan z tętna jest niższa wartość ta jest nazywana bradykardia (wolne bicie serca), a powyżej - tachykardia (przyspieszona akcja serca).
4. Oznaczanie EOS (obrót osi serca elektrycznego). Eos wektor podsumowanie aktywności elektrycznej serca, który zbiega się z kierunkiem osi anatomicznej. Normalnie, EOS wahają się od pół do polugorizontalnogo pozycję. U osób otyłych serce jest umieszczony poziomo, pionowo i chude więcej. Odchylenia EOS może wskazywać, przerost mięśnia sercowego (proliferacja mięśni serca, takie jak nadciśnienie, choroby serca, kardiomiopatie) lub zaburzenia przewodzenia (nogi blokady i jego wiązki gałęzi).
5. Analiza P P fali fal odbite wystąpienia impulsu w węźle zatokowo-przedsionkowego i trzymając ją w przedsionkach. Zwykle fali P jest dodatnia (z wyjątkiem wycofania AVR), jego szerokość wynosi 0,1 s, a wysokość od 1,5 do 2,5 mm. Deformacji charakterystyka P fali patologii mitralnej zastawki (P mitrale) lub chorób oskrzelowo rozwojem niewydolności krążenia płucnego (P).
6. Analiza PQ segmentu. Przytrzymywania i odzwierciedla fizjologicznej opóźnienia impulsów poprzez węzeł przedsionkowo-komorowy i 0,02 - 0,09 sekundy. Zmiana charakterystyki Czas trwania zaburzenia przewodzenia - zespół skrócona PQ, blok przedsionkowo-komorowy.
7. Analiza zespołu QRS. Odzwierciedla ona impuls przewodzenie przegrody międzykomorowej i mięśnia komór. Typowy czas trwania w zakresie od 0,1 sekund. Zmianę czasu jego trwania, a kompleks charakterystykę ugięcia mięśnia sercowego, branży wiązek zamknięć nóg, ekstrasystoli komór napadowy częstoskurcz komorowy.
8. Analiza odcinka ST. To odzwierciedla proces pełnego pokrycia pobudzenia komorowego. Zwykle znajduje się na konturze, dopuszczalne jest przesunięcie w górę iw dół o 0,5 mm. Depresja (zmniejszenie) lub ST wzrost wskazuje na obecność niedokrwienie mięśnia sercowego lub zawał mięśnia sercowego.
9. Analiza procesu zębów T. odzwierciedla pobudzenie komory tłumienia. Normalnie, tak. Negative T wskazuje również niedokrwienie melkoochagovogo lub zawał mięśnia sercowego.
Pacjent musi pamiętać, że niezależny analizy protokołu EKG nie jest do zaakceptowania. Rozszyfrowania parametry EKG powinny być wykonywane wyłącznie przez lekarza funkcjonalnej diagnostyki, kardiologia, lekarza lub lekarza w nagłych wypadkach, jako lekarz w badaniu wewnętrznym mogą porównywać dane uzyskane z objawami klinicznymi a ryzykiem warunkach wymagających leczenia, w tym hospitalizacji. W przeciwnym razie, niedoszacowanie zawarcia EKG może być szkodliwe dla zdrowia i życia ludzkiego.
powikłania EKG
czy możliwe są powikłania podczas EKG? Procedura EKG zupełnie nieszkodliwe i bezpieczne, więc żadne komplikacje. Podczas przeprowadzania EKG przy obciążeniu mogą wystąpić w ciśnieniu krwi, wystąpienia zaburzeń rytmu serca i przewodzenia w sercu, ale raczej, że nie można przypisać do powikłań i chorób, a także wyjaśnić, które podawane prowokacyjne testy.
 Anomalnych żył płucnych
Anomalnych żył płucnych Ubytek przegrody międzykomorowej
Ubytek przegrody międzykomorowej Blok przedsionkowo-komorowy
Blok przedsionkowo-komorowy Anomalia Ebsteina
Anomalia Ebsteina Otwarty kanał przedsionkowo-komorowy
Otwarty kanał przedsionkowo-komorowy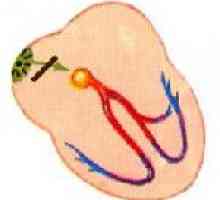 Blok zatokowy
Blok zatokowy Trehpredserdnoe serce
Trehpredserdnoe serce Trzepotanie komór
Trzepotanie komór Blok odnogi pęczka Hisa
Blok odnogi pęczka Hisa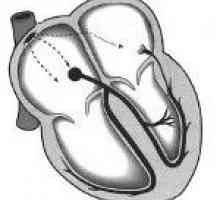 Zespół WPW
Zespół WPW Niemiarowość
Niemiarowość Blok przedsionkowo-komorowy
Blok przedsionkowo-komorowy Ablacji sercowych szlaków przewodzenia
Ablacji sercowych szlaków przewodzenia Wszczepienie rozrusznika serca
Wszczepienie rozrusznika serca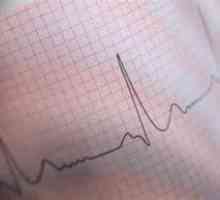 Zaburzenia rytmu serca
Zaburzenia rytmu serca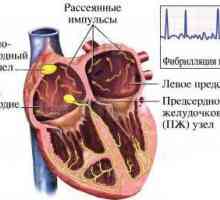 Migotanie przedsionków
Migotanie przedsionków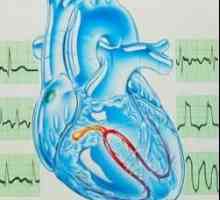 Rytm komorowy
Rytm komorowy Bradykardia
Bradykardia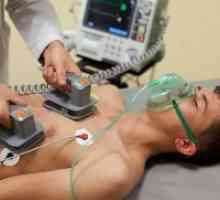 Napadowy częstoskurcz
Napadowy częstoskurcz Blok przedsionkowo-komorowy
Blok przedsionkowo-komorowy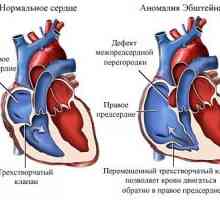 Anomalia Ebsteina
Anomalia Ebsteina
 Zaburzenia rytmu serca
Zaburzenia rytmu serca Trehpredserdnoe serce
Trehpredserdnoe serce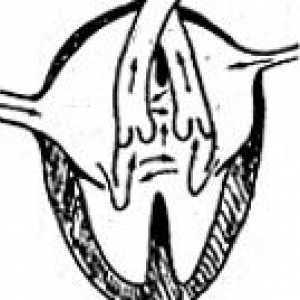 Otwarty kanał przedsionkowo-komorowy
Otwarty kanał przedsionkowo-komorowy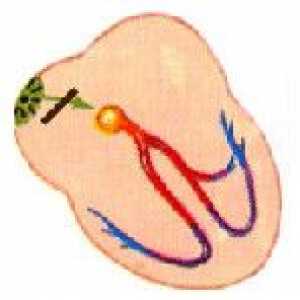 Blok zatokowy
Blok zatokowy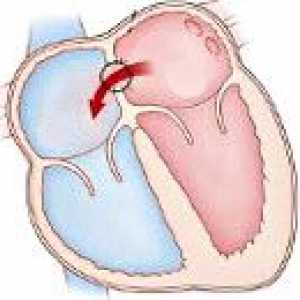 Ubytek przegrody międzykomorowej
Ubytek przegrody międzykomorowej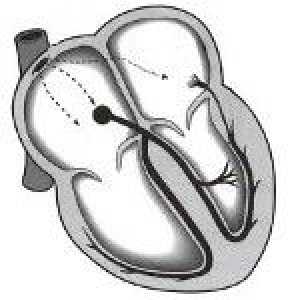 Zespół WPW
Zespół WPW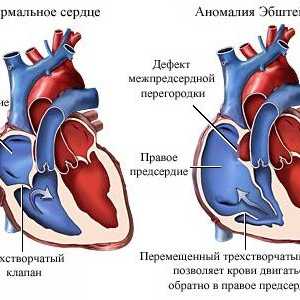 Anomalia Ebsteina
Anomalia Ebsteina Trzepotanie komór
Trzepotanie komór Tabletki amiodaron Instrukcja obsługi
Tabletki amiodaron Instrukcja obsługi