Dur brzuszny
Dur brzuszny (plamisty abdominalis) - anthroponotic ostra choroba zakaźna pochodzenia bakteryjnego charakteryzuje się długotrwałym gorączki i zatruciu, oraz pokonaniu układu limfatycznego (w szczególności jelita, z utworzeniem w tym owrzodzenia).
Nazwa «Typhos», co oznacza „mgły / dymu”, doszła do nas jeszcze od czasów starożytnych, ponieważ wcześniej wezwali wszystkie choroby towarzyszy gorączka i okazjonalnego utraty przytomności.
Czynnik duru brzusznego
Czynnik tyfus - Salmonella typhi, pałeczki (Bacillus), podłoże formy, ma następującą budowę, cechy, które umożliwiają identyfikację patogenu między innymi patogennymi Salmonella i struktura ta określa właściwości życia i sposobów współpracy z makro-Organizm:
• O-antygen (sprawia, że żywotność, czyli jak długo patogen może przetrwać w niekorzystnych warunkach) -
• H-antygen (rzęskowe - określa mobilność bakterii) -
• Vi antygenu (antygenów jest specyficzny wirulencji, czyli powoduje wysoką zdolność zanieczyszczeń) -
• endotoksyny (toksyny, które są zawarte w patogenu i wydany po jego śmierci, pokonując) -
• kosmków - formacji, w której znajduje się montażowy i wprowadzenie patogenu enterocytów (komórek jelitowych) -
• tropizm (najczęściej uszkodzenie) do tkankową nerwowego
• zdolności do replikacji w komórkach układu odpornościowego (komórki CMF - układ monocytarnych fagocyty, które mogą być zarówno stałe, w narządach limfoidalnych, a do swobodnego przemieszczania się)
• R-plazmid (genów do syntezy enzymów, które niszczą przeciwbakteryjnych), w związku z tym czynnikiem, która powoduje oporność na lek, a także ze względu na możliwość patogenu utrzymują się przez długi czas (BE) w organizmie, tworząc nowe shtammy- opornych Przyczynia się to także niewłaściwe stosowanie środków przeciwdrobnoustrojowych.

Środek Salmonella typh sprawczy tyfus

Salmonella typh w jelitach
W przeciwieństwie do niektórych bakterii i zarodników patogenu tej kapsułki nie stanowią, ale nie umniejsza jego odporność na środowisko, ponieważ jest stosunkowo stabilny i matryce tylko w wysokich temperaturach (od temperatury wrzenia, w autoklawie, etc.) 60 C - 30 minut, podczas ogrzewania do wrzenia Śmierć następuje natychmiast. zabite również w wyniku działania środków dezynfekcyjnych (fenol, chlor lezol) przez kilka minut. Niskie temperatury nie gubitelny- hodować również i długie pobyty na niego w produkty mleczne (mleko, śmietana, galaretki) - nie może być kilka miesięcy, o tym samym czasie może być przeprowadzane w glebie i zbiorniki wodne (bieżącą wodę do kilku dni).
Przyczyny infekcji duru brzusznego
Choroba jest rozpowszechniona, bez geograficznej, wieku i ograniczeń związanych z płcią. Charakterystyczny w sezonie letnio-jesiennym, ponieważ w tym okresie tworzy korzystne warunki dla kału ustnej mechanizmu transmisji.
Źródło zakażenia - chory lub nośnik (zwłaszcza 2-3 tygodni od choroby, gdy istnieje ogromne znikczemnienie). Sposoby zakażenia - styku-home wody, żywności (po spożyciu produktów mlecznych).
Objawy tyfus
1. Okres inkubacji - od 3-50 dniach, ale średnio 10-14. Określony przez okres od momentu wprowadzenia do pierwszych objawów klinicznych. Organizm wchodzi potrzebny do rozwoju choroby dawki zakażającej patogenu (10 komórek bakteryjnych). Przenikając przez górnego odcinka przewodu pokarmowego, z pominięciem wszystkich mechanizmów ochronnych, agent dociera do jelita cienkiego i jest osadzony w systemie limfatycznej z limfososudam osiągnie najbliższych węzłów regionalnych (krezkowych, może pachwina), gdzie hoduje się do poziomu krytycznego, to nie jest przełomem w krwiobiegu i występuje bakteriemia (Salmonella typhi zatrzymać we krwi), znamienny tym początkowym okresie choroby. Przełom w objawy ze strony układu krążenia że oprócz zwiększenia pachwinowych węzłów chłonnych (może lub nie może być)
2. Początkowy okres wynosi 7 dni i nie charakteryzuje wyłącznie przez proliferację krwiobiegu patogenu, ale reakcja układu odpornościowego - makrofagi zaczynają wchłaniać patogenu, w wyniku uwolnienia endotoksyn do istniejącego bakteriemii sprzężeń zatrucie krwi, któremu towarzyszą:
• toksyczność ostrą / podostre w rozwoju trwałego bólem, wzrostem temperatury do 39-40 ° C przez 5-7 dni (do trzymania, może 2 tygodnie), senność, osłabienie, utratę apetytu.
• Ze strony układu pokarmowego to nie tylko porażka śluzu, ale także tkanka nerwowa jelita, co powoduje: skurcze i trwałego charakteru bóle brzucha, wzdęcia, zaparcia i biegunki (w formie „grochu” z kwaśnym zapachu) następują po sobie w języku plaque szaro-biały i zagęszczonej język. GIT wpływa tak drastycznie z późnego rozpoznania i leczenia tego łącznej jelita klatki praktycznie wyeliminowane, co skutkuje wysokim ryzykiem perforowane wrzody i zapalenia otrzewnej.

• Ze względu na nerwowego tropizm tkanki objawów porażka jelit nie jest ograniczona do układu nerwowego, uszkodzenia występują na części nerwów obwodowych w postaci chłodzenia / bladość i drętwienie kończyn.
• Z powodu rozprzestrzeniania się patogenu oraz jego penetracji przez skórę zachodzi rozeoloznaya wysypka na brzuchu i bocznych powierzchni piersi w postaci małych tochechek do 3 mm średnicy, dochodząc powyżej skóry po naciśnięciu znikają po kilka sekund ponownie.
3. Faza rozpowszechnianie miąższu. To trwa przez następne 7 dni. Jako cyrkulacji krwi, czynnik jest wchłaniany przez monocytów fagocytozy komórek układu (w tym narządów miąższowych), ale czynnikiem sprawczym może nie tylko nadal istnieć w tych komórkach, ale także rozmnażają się w nich, jak poruszać się w kształcie litery L (jest poprzedzone przewozu) , W efekcie prowadzi to do IDS (stany niedoboru odporności), a także rozpowszechniania miąższu - podłość narządów miąższowych (ze względu na fakt, że wiele z makrofagów / fagocyty skoncentrowana jest tam + znoszenia z jelit naczyń patogen wejścia tych narządach miąższowych) ,
To wyjaśnia następujące objawy:
• powiększenie wątroby (powiększenie wątroby i śledziony), ich możliwy ból i barwienia żółtaczkowych dłoni i stóp, z powodu przekroczenia keratyny metabolizmu wątroby.
• choroby nerek mogą towarzyszyć zmniejszenie funkcji wydzielniczych.
• z płuc - sztywnej oddychaniu i sapanie rozproszone. Tk narządy wydalniczy funkcjonować vyshepredstavlennyh praktycznie nie cierpi, czynnik, który jest w nich zaczyna stanąć ponownie. Izolacja odbywa się w mleku żółć / piersi u kobiet karmiących piersią / kału / moczu / potu i gruczołów ślinowych.
4. Ciąg uwalnianie czynnika oraz powstawanie reakcji alergicznych. Kontynuowane przez następne 7 dni. Ale te reakcje nie są standardowe objawy alergii, a cechuje je zmniejszenie rezerw układu odpornościowego a występowaniem specyficznych i niespecyficznych powikłań.
5. faza regeneracji następuje pod koniec 4 tygodni choroby, z klinicznego wyleczenia, czyli po zaniku objawów, nie zawsze towarzyszy bakteriologicznego oczyszczania patogenu. Charakteryzuje się spadkiem ciała t, odzysku apetytu, nawilżanie języka i zniknięcie lotu z nim. Ale przewoźnik nie jest wykluczona, ponieważ wśród odzyskać od 2-3% stają się nośnikami, więc po odzysku muszą być trojakie badania w odstępie 5 dni.
Mogą pojawiać się powyżej objawy są bardzo zróżnicowane zarówno nieudane / zniszczone klinice lub w różnych kombinacjach ze sobą.
Diagnoza tyfus
W zależności od stopnia zakażenia w różnych czasach różne materiały są pobierane do analizy i prowadzone różnych metod diagnostycznych.
• żadnych objawów, więc choroba jest bardzo trudno podejrzewać w okresie inkubacji.
• W pierwszych objawów klinicznych odpowiednich do 1 tygodnia (etap początkowy okres), stosując następujące materiały do badań, stosując następujące metody:
- Sposób bakteriologiczne z wysiewem krwi / moczu / kału na pożywce Tablica sposób szybszy budot przeprowadza się większe prawdopodobieństwo uzyskania niezawodnych wyników. Wstępne wyniki uzyskuje się po upływie 2-3 dni, w ciągu ostatnich 10 godzin.
- Metoda serologiczna jest używany pod koniec pierwszego tygodnia - na początku drugiego, a do odzyskania przy użyciu surowicy pacjenta
> RA (reakcja aglutynacji) z Vidal z O i H: O antygenów antygenów pojawiają się w dniu 4 i zmniejszenie w okresie rekonwalescencji, H-antygeny występujące w 8-10 godzin, a przechowywanych przez 3 miesiące po odzysku, ale również może wskazywać szczepienie -
> IHA (pośrednie reakcji hemaglutynacji) przeprowadza się z O, H i Vi antigenami- Ta metoda częściej niż inni preferowany, ponieważ jest to najbardziej specyficzny i bardzo czuły, ma na celu identyfikacji specyficznych przeciwciał.
> IFA, ELISA, RNF PHA IRA - te metody są bardzo specyficzne i pouczające, ale rzadko uciekają, bo Phragmites jest dosyć.
- Jab: a ^ Hf, OB normal, nie eozynofile ( "E").
Leczenie duru brzusznego
Leczenie połączonych zasilany w sposób ciągły i wykonywane tylko w szpitalu pod ścisłą MODE pastelowych do 11 dni przez obniżenie temperatury (8 dni od normalizowania temperatury odstawiono na 11 dni - spacer).
Częściowo tłumaczone pacjenta parenetaralnoe (przez dożylne pożywkach) mocy, aby nie powodować jelit perforacji ściany.
Maksymalna dieta mechanicznie i chemicznie łagodny, ale wystarczająco kalorii (tabela 4 i 4b, a może być rozszerzone diety odzysku - 4c i 2). Wyłączone są produkty, które powodują zwiększenie perystaltyki jelit i wzdęcia (czarny chleb, groch, fasola, półmisek kapusta). Low-fat diet wstrzykuje gotowane mięso i ryby, potrawy z jajek, białe pieczywo, nabiał, rozdrobnione warzywa i owoce.
Jako przyczynowego leczenia (na czynnik wywołujący) sterujących antybiotyków specjalnie kierować S.typhi: ampicylina, chloramfenikol, Amoxiclav, amoksycylina, unazin ryfampicyna. mogą być one łączone ze sobą.
Przypisywanie immunomodulatory, że niepotrzebnie przyspieszać proces gojenia i uczynić go bardziej skutecznym.
Leczenie uzdrawiające: prebiotyki, probiotyki, symbiotyczne możliwe przygotowanie kompleksu immunoglobulina (TRC), kompleksy witaminowe.
Powikłania duru brzusznego
Szczególne krwawienie jelit, perforacja ścianki jelit, rozwój zapalenia otrzewnej.
Niespecyficzne: zapalenie płuc, świnka, zapalenie pęcherzyka żółciowego, zakrzepowe zapalenie żył i inne.
Zapobieganie duru brzusznego
Specyficzne: W wskazań epidemicznych (jeśli chory więcej niż 25 osób na 100.000 + podróżować do krajów o wysokiej zachorowalności na + stały kontakt z mediami) - w tym przypadku, jest przypisany do alkoholu wyschnięcia szczepionki Tifivak, może być przeprowadzone z 15-55 lat. Jeżeli w wieku 3-15 lat - szczepionka dur ciekłego polisacharydu Vi vyaktsina (Vianvak) i po 3 latach wielokrotnego ponownego szczepienia.
Niespecyficzne zapobieganie:
• Zgodność z zasadami epidemiologii sanitarnej na różnych poziomach organizacji (z wody - oczyszczanie ścieków, do higieny osobistej) -
• badanie wśród pracowników przedsiębiorstw spożywczych (z pomocą Phragmites, praca nie jest dozwolone w celu uzyskania wyników) -
• W każdym przypadku zgłoszenia choroby awaryjnego zostaje wysłany do władz nadzoru sanitarno-epidemiologicznego. Pacjent jest hospitalizowany, osoby kontaktowe obserwowano przez 21 dni, a palenisko przeprowadzenia końcowej dezynfekcji.
• Po cierpiących na chorobę w ciągu 10 dni po wypisie przeprowadza się 5-krotnie bakteriologiczne badanie kału i moczu, w odstępie 2 dni, a następnie w ciągu 2 lat, 4 razy w roku, przeprowadza się 3-krotnie bakteriologiczne badanie kału i moczu. Jeśli wszystkie wyniki badań są negatywne, ludzie są usuwane z rejestru.
 Paratyfus A i B
Paratyfus A i B Choroba riketsje
Choroba riketsje Salmonelloza
Salmonelloza Dur brzuszny
Dur brzuszny Paratyfus A i B
Paratyfus A i B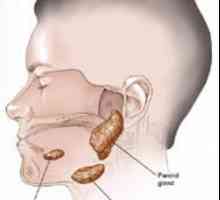 Zapalenie ślinianki przyusznej (świński)
Zapalenie ślinianki przyusznej (świński) Cholera
Cholera Salmonelloza
Salmonelloza Endemicznych tyfus (Mandżurska tyfus)
Endemicznych tyfus (Mandżurska tyfus) Gorączka Marsylia
Gorączka Marsylia Kwintańskich (wykop, gorączka wykopu)
Kwintańskich (wykop, gorączka wykopu)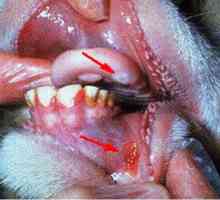 Afty
Afty Choroba riketsje
Choroba riketsje Szkarlatyna
Szkarlatyna Kampylobakterioza (wibrioza)
Kampylobakterioza (wibrioza) Leptospiroza
Leptospiroza Wąglik
Wąglik Salmonella instrukcja obsługi bakteriofaga
Salmonella instrukcja obsługi bakteriofaga Antygeny
Antygeny Pamięć immunologiczna
Pamięć immunologiczna Czynnik Rh
Czynnik Rh
 Leptospiroza
Leptospiroza Paratyfus A i B
Paratyfus A i B Choroba riketsje
Choroba riketsje Szkarlatyna
Szkarlatyna Cholera
Cholera Salmonella instrukcja obsługi bakteriofaga
Salmonella instrukcja obsługi bakteriofaga 22 Gości zachorował i salmonella nie znaleziono
22 Gości zachorował i salmonella nie znaleziono Dur brzuszny
Dur brzuszny