Stwardnienie rozsiane

stwardnienie rozsiane - schorzenia neurologiczne z postępujący, powodowane przez demielinizacji ścieżek, po których następuje tworzenie się płytek sklerotycznych w ogniskach zniszczenie mieliny. Wśród objawów stwardnienia rozsianego jest zdominowany przez zaburzeń motorycznych, zaburzenia wrażliwość, zapalenie nerwu wzrokowego, zaburzenia narządów miednicy, neuropsychiatrycznych zmian. Diagnoza zostanie potwierdzona przez MRI mózgu badaniach elektrofizjologicznych, zaburzenia neurologiczne i badań okulistycznych. Patogenetyczne leku do leczenia stwardnienia rozsianego, kortykosteroidy, środki immunosupresyjne, immunomodulatory
stwardnienie rozsiane

Stwardnienie rozsiane - przewlekłą, postępującą chorobą charakteryzującą się licznymi zmianami w środku i w mniejszym stopniu w obwodowym układzie nerwowym. Pojęcie „stwardnienie rozsiane” w neurologii zgodne są również: tablica rozsiane, stwardnienie rozsiane, stwardnienie cętkowany, stwardniające zapalenie mózgu periaksialny.
Debiut choroby występują zwykle w młodym, aktywnym wieku (20-45 lat) - w większości przypadków stwardnienia rozsianego rozwija się u osób pracujących w sferze intelektualnej. Stwardnienie rozsiane często cierpią z powodu ludzi w krajach o klimacie umiarkowanym, gdzie częstość występowania może być tak wysokie, jak 50-100 przypadków na 100 tysięcy. Populacji.
Etiologia i patogeneza stwardnienia rozsianego
Rozwój stwardnienia rozsianego, wieloogniskowe związane z chorobami wywołanymi przez oddziaływanie czynników środowiskowych (geograficznych środowiskowe, infekcje wirusowe i innych organizmów) i dziedziczną predyspozycją, realizowanego uwarunko- wana wielogenowo systemu określającego funkcje odpowiedzi immunologicznej i metabolizmu. Wiodąca rola w patogenezie stwardnienia rozsianego odgrywają reakcje immunopatologiczne. Jeden z pierwszych wydarzeń w patogenezie tej choroby - aktywację autoreaktywnych anergichnyh w stosunku do antygenów mieliny komórek CD4 + T w obwodzie (poza ośrodkowym układzie nerwowym). Podczas tego procesu występuje oddziaływanie z receptorem komórek T, i antygenu związanego z cząsteczek klasy II głównego kompleksu gistosovestimosti na komórkach prezentujących antygen, które działają jak komórki dendrytyczne. W tym przypadku antygen może być trwały czynnik zakaźny.
W wyniku tego, komórki T namnażają się i różnicują się głównie do T pomocniczych typu 1, które wytwarzają cytokiny prozapalne, które sprzyja aktywacja innych komórek układu odpornościowego. W następnym etapie komórki T pomocnicze do migracji przez gematoentsefaliticheky barierowej. W ośrodkowym układzie nerwowym, jest reaktywacji komórek T, przez komórki prezentujące antygen (makrofagi, mikrogleju). Rozwija się stan zapalny w wyniku zwiększonego poziomu cytokin prozapalnych. Przepuszczalność bariery krew-mózg jest zwiększona. Zakłócenia tolerancji komórek B wzrost miana przeciwciał do różnych struktur i oligodendrogleju mieliny. Poziom reaktywnych form tlenu, aktywność układu dopełniacza. W wyniku tych wydarzeń rozwijać demielinizacji z uszkodzeniem włókien nerwowych we wczesnych etapach procesu chorobowego, oligodendrogliotsitov śmierci i powstawanie blaszek.
Klasyfikacja stwardnienia rozsianego
Obecnie, stwardnienie rozsiane klasyfikuje się według typu choroby. Zidentyfikować rdzeń i rzadkich wariantów rozwoju choroby. Były to: za odprowadzenie, wtórnie postępujące (z lub bez zaostrzenia), pierwotnie postępujące.
Dla postaci stwardnienia rozsianego najczęściej (do 90% przypadków). Odróżnić od wystąpienia objawów lub znacznego wzmocnienia istniejącej okres nie krótszy niż jeden dzień (zaostrzenia) i okresu regresji (remisji). Pierwszy remisja jest często stosunkowo dłuższy okres obserwacji, więc okres ten jest określany jako faza stabilizacji.
Wtórnego postępujący MS następuje po zwalniającym przebieg, którego czas trwania jest indywidualnie dla każdego pacjenta. Przychodzi taki etap progresji przewlekłej z okresami zaostrzeń i stabilizacji. Wzrost deficytów neurologicznych spowodowanych postępującym zwyrodnieniem aksonów oraz zmniejszenie wydajności wyrównawczego mózgu.
Wówczas, gdy pierwotne postępującym przebiegu stwardnienia rozsianego (12-15% przypadków), jest stały wzrost uszkodzeń układu nerwowego bez zaostrzeń i remisji, w całej ich choroby. Taki przepływ jest spowodowane głównie neurodegeneracyjnych chorób patologicznych natury procesu. Rdzeniowy postaci stwardnienia rozsianego jest bardzo rzadko, z ewentualnym debiutem 16 lat lub więcej po upływie 50 lat.
Obraz kliniczny stwardnienia rozsianego
Obraz kliniczny charakteryzuje MS polimorfizm skrajne, zwłaszcza na początku choroby, które mogą być poli- i monosemeiotic. Choroba często rozpoczyna się słabości w nogach, z mniej wrażliwego i wzroku. zaburzenia czucia wrażliwość przejawia się w różnych częściach ciała, parestezje, ból korzeniowy, Lhermitte'a objaw i wizualny - optyczna zapalenie nerwu ze znacznym zmniejszeniem których później zwykle odzyskuje. W niektórych przypadkach, stwardnienie rozsiane debiut z chwiejny chód, zawroty głowy, wymioty, oczopląs. Czasami na początku choroby może być funkcjonowanie narządów miednicy osłabiona w postaci opóźnień lub częstego parcia na mocz. Do wczesnych stadiach stwardnienia rozsianego typowy wygląd szczegółowości poszczególnych objawów.
Wraz z rozwojem stwardnienia rozsianego w obrazie klinicznym często ujawnia różne stopnie objawów szkody piramidalnych, móżdżku i dróg czuciowych oraz naruszenie poszczególnych narządów miednicy CHN. Nasilenie poszczególnych objawów może zmieniać się nie tylko w ciągu kilku dni, a nawet godzin. Typowe objawy kliniczne stwardnienia rozsianego czołowe miejsce niedowład. Szczególnie często obserwuje się niższą parapareza spastyczne, co najmniej - niedowład czterokończynowy. Nasilenie spastyczności zależy od postawy pacjenta. Na przykład, w pozycji leżącej mięśni hypertonus jest mniej intensywny niż w pozycji pionowej, zwłaszcza podczas chodzenia.
Objawy spowodowane przez uszkodzeń móżdżku i jego połączeń - dynamiczne i statyczne ataksja, dysmetria, hyposynergia zamiar drżenie, megalografiya skandowali go. Z klęska zębatego sposoby krasnoyadernyh zamiar drżenia przybiera charakter hiperkinetyczny, znacznie zwiększona poprzez przekierowanie ruchu, aw ciężkich przypadkach przedłużyć do głowy i tułowia. Większość pacjentów są spowodowane rodzajów stopnye patologicznych odruchów zginaczy i prostowników, w rzadkich przypadkach, nadgarstka patologicznych odruchów, klonusa i przystanku rzepki. W 30% przypadków są wykrywane refleks automatyzm ustnej. Często nie jest to patologia CHN zapalenie nerwu wzrokowego i porażenie międzyjądrowe.
Charakterystyczną cechą stwardnienia rozsianego jest tzw syndrom „dysocjacji”, co odzwierciedla różnicę między objawów jednego lub więcej systemów. Na przykład, znaczne zmniejszenie widzenia w przypadku braku zmiany w dnie, w obecności zapalenia nerwu wzrokowego lub, odwrotnie, istotnych zmian w dnie, zmiany w polu widzenia i występowanie ubytków pola widzenia przy normalnym ostrości widzenia. W niektórych przypadkach, w późniejszych stadiach choroby wykazuje udział w procesach ośrodkowego układu nerwowego, jak i radikulopatia polineuropatia. Wśród zaburzeń neuropsychologicznych są najczęściej zaburzenia afektywne (euforia, syndrom depresji), rodzaju organicznego otępienia stany nerwic-like (Isteroformnye i histerię reakcji, zespół asteniczny).
Rozpoznanie stwardnienia rozsianego
Istnieją pewne kryteria diagnozowania stwardnienia rozsianego:
- Znaki wieloogniskowe CNS (głównie istota biała mózgu i rdzenia kręgowego)
- stopniowe pojawianie się różnych objawów chorobowych
- niestabilność niektórych objawów
- zwalniającym lub postępujący choroby
- Badania dodatkowe dane
Laboratorium diagnostyczne i Metody instrumentalne stosowane w celu wykrycia zmian sub-klinicznych i oceny aktywności procesu chorobowego. Główną metodą potwierdzenia rozpoznania „SM” jest MRI mózgu, co objawia się obecność i topograficznych rozkład podejrzeniem ognisk demielinizacji. Zaangażowanie subkliniczych odpowiednich systemów doprowadzających prowadzone SEP studia PEL i słuchowych potencjałów wywołanych. O rejestrację objawowych zaburzeń statyki i słuchu i oczopląs przeprowadzone odpowiednio stabilografia i audiometrii. We wczesnych stadiach stwardnienia rozsianego w celu zidentyfikowania naruszeń, typowe dla zapalenia nerwu wzrokowego, należy przeprowadzić badania Okulistyka.
rozpoznanie różnicowe
Stwardnienie rozsiane jest konieczne, aby różnicować przede wszystkim z chorobami związanymi z wieloogniskowej OUN - kollagenozov i układowe zapalenie naczyń (zespół Sjogren i choroba Behceta, toczeń rumieniowaty układowy, guzkowe zapalenie tętnic, ziarniniak Wegenera) I chorób zakaźnych chorobie wieloukładowej (podstawowyzakażenie HIV, bruceloza, kiła). Należy pamiętać, że w przypadku wszystkich wyżej wymienionych chorób typowych kombinacji z innymi patologii organów i układów. Ponadto, w stwardnieniu rozsianym przeprowadza diagnostykę różnicową z chorobami ośrodkowego układu nerwowego - Choroba Wilsona, Różne typy ataksja, porażenie spastyczne rodzinną, które różnią się od progresją stwardnienia rozsianego lub długotrwałego zwiotczenia stabilizacji procesu patologicznego.
Leczenie stwardnienia rozsianego
Pacjenci ze stwardnieniem rozsianym powinien znajdować się pod stałym nadzorem neurologa. Cele leczenia stwardnienia rozsianego to: ulgę i zapobiegania nawrotom, spowalniania progresji procesu chorobowego.
W celu łagodzenia objawów zaostrzenia stwardnienia rozsianego, często stosują terapię pulsową metipred (metyloprednizolonowy) (500-1000 mg na 500 ml 0,9% roztworu chlorku sodu dzienna dożylna) do 4-7 dni. Gdy mała skuteczność terapii tętna po zakończeniu metipred doustnie (w dawce 1 mg / kg masy ciała na dzień), co drugi dzień z stopniowe zmniejszenie dawki przez jeden miesiąc. Przed rozpoczęciem leczenia w celu wykluczenia przeciwwskazań do użycia glukokortykosteroidów, w trakcie leczenia oraz dodanie terapii towarzyszącej (preparatów potasu, gastroprotectives). W przypadku przeprowadzania ewentualnego plazmaferezy zaostrzenie (3 do 5 zabiegów, substytuty krwi - 1,5 litra), a następnie metipred (500-1000 mg).
Najważniejszą kierunek patogenetycznego leczenia stwardnienia rozsianego jest modulacja chorób w celu zapobiegania zaostrzeń ustabilizowania stanu pacjenta i może zapobiec przemianie remitująco przebieg choroby w sposób progresywny. Składniki chorobotwórczych terapii stwardnienia rozsianego - immunosupresyjnych i immunomodulatorów - mają wspólną nazwę „pitrs” (leki, które zmieniają przebieg stwardnienia rozsianego). używać immunomodulatory zawierające interferon beta (interferon beta-1a S / C Injection - Preparat Rebif-22 albo leku Rebif-44, interferon beta-1a / m Administration - Avonex®) i octan glatirameru (Copaxone®). Leki te zmiany równowagi immunologicznej w kierunku odpowiedzi przeciwzapalnym.
Drugiej linii - leki immunosupresyjne - blok wiele odpowiedzi odpornościowych (santron) i uniemożliwiają przenikanie limfocytów przez barierę krew-mózg (natalizumab). Ocena skuteczności klinicznej immunomodulatory przynajmniej raz w miesiącu ZA. Wyświetlanie roczną MRI. Podczas korzystania interferony beta wymagają regularnego badania krwi (płytek krwi, krwinek białych) i prób wątrobowych (ALT, AST, bilirubina). Immunosupresyjnego grupy, oprócz natalizumab i mitoksantron, w niektórych przypadkach za pomocą cyklosporyna, azatiopryna.
Celem terapii jest złagodzenie objawów i osłabienie głównych objawów stwardnienia rozsianego. dla ulgi przewlekłe zmęczenie Używane leki przeciwdepresyjne (fluoksetyna), amantadynę, i środki stymulujące na centralny układ nerwowy (Cerebrolysin). Gdy stosowane drżenie posturalne nieselektywny beta-blokery (propranolol) i barbiturany (fenobarbital, prymidon), z drżenie zamiarowe - karbamazepina, klonazepam, drżenie w spoczynku - preparatów lewodopy. Do łagodzenia objawów napadowego wykorzystywane karbamazepiny lub innych leków przeciwdrgawkowych i barbituranów.
depresja To dobrze reaguje na leczenie amitryptylina (trójpierścieniowych leków przeciwdepresyjnych). Należy jednak pamiętać, zdolności amitryptylina do zatrzymania moczu. Zaburzenia w miednicy stwardnienia rozsianego są spowodowane przez zmiany charakteru oddawania moczu. na nietrzymanie moczu użyć środki przeciwcholinergiczne, antagoniści kanałów wapniowych. W przypadku naruszenia opróżniania pęcherza stosowane leki zwiotczające mięśnie, środki pobudzające aktywność skurczową mięśnia wypieracza pęcherza moczowego, środki cholinergiczne przerywanym cewnikowania.
Przewidywania i zapobiegania stwardnieniu rozsianym
W stwardnieniu rozsianym, prognozy na przyszłe życie jako całość jest korzystna. Zdolność śmierci można zmniejszyć za pomocą odpowiedniego leczenia choroby podstawowej i odpowiednim czasie reanimacji (w tym mechanicznej wentylacji). Naturalny przebieg stwardnienia rozsianego oznacza niepełnosprawności pacjentów w ciągu pierwszych 8-10 lat choroby.
Metody prewencji pierwotnej stwardnieniem rozsianym nie istnieje dzisiaj. Głównym składnikiem wtórnej profilaktyce stwardnienia rozsianego jest wydłużone leczenie immunomodulujące.
 Drętwienie palców
Drętwienie palców Twardziny
Twardziny Drętwienie prawej lub lewej nogi
Drętwienie prawej lub lewej nogi Drętwienie górnej lub dolnej wargi
Drętwienie górnej lub dolnej wargi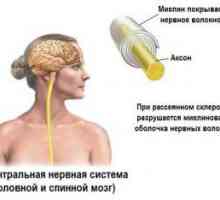 Stwardnienie rozsiane
Stwardnienie rozsiane Stwardnienie zanikowe boczne
Stwardnienie zanikowe boczne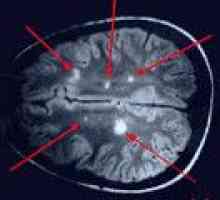 Rozsiane zapalenie mózgu i rdzenia
Rozsiane zapalenie mózgu i rdzenia Dziedziczna ataksja móżdżkowa, Pierre-Marie
Dziedziczna ataksja móżdżkowa, Pierre-Marie Stwardnienie guzowate
Stwardnienie guzowate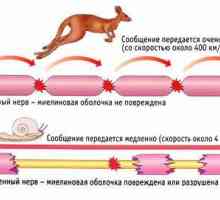 Stwardnienie rozsiane
Stwardnienie rozsiane Rozpowszechniane gruźlicy
Rozpowszechniane gruźlicy Choroba friedreicha
Choroba friedreicha Parestezje
Parestezje Zmiana mowy
Zmiana mowy Podwojenie przed oczami
Podwojenie przed oczami Choroba Wilsona
Choroba Wilsona Brak erekcji, aby rozpocząć lub kontynuować aktu seksualnego
Brak erekcji, aby rozpocząć lub kontynuować aktu seksualnego Zmniejszenie częstotliwości lub brak erekcji rano
Zmniejszenie częstotliwości lub brak erekcji rano Skleroza
Skleroza Głowica drętwienie
Głowica drętwienie Zmęczenie
Zmęczenie
 Stwardnienie zanikowe boczne
Stwardnienie zanikowe boczne Skleroza
Skleroza Drętwienie górnej lub dolnej wargi
Drętwienie górnej lub dolnej wargi Dziedziczna ataksja móżdżkowa, Pierre-Marie
Dziedziczna ataksja móżdżkowa, Pierre-Marie Drętwienie prawej lub lewej nogi
Drętwienie prawej lub lewej nogi